なぜ抗菌薬には、1日2回や3回飲むものもあれば、1日1回でいいものがあるのか?
それにはしっかりとした理由があるのです。実は、抗菌薬はその作用の違いから大きく2つのグループに分けられます。
その型を知らずに誤った服用をしてしまうと、効果がでないばかりか耐性菌出現の原因ともなります。
抗菌薬の正しく使用するために、今回は抗菌薬のPK/PD理論について学んでいきましょう!
目次
「PK」と「PD」とは?
英語の頭文字をとったものです。
PK=PharmacoKinetics=薬物動態学
PD=PharmacoDynamics=薬力学
薬物動態学は、薬の吸収、分布、代謝、排泄を考える学問です。薬を飲んだらどの程度吸収されて、体内(血中)を循環するのか?を考えるものでした。
一方、薬が体内をぐるぐると循環していても、肝心の「薬の作用」がなければ何の意味もありません!
体の作用部位に到着したあと、どのように?どの程度?働くのか?を考えていくのが「薬力学」です。
これらの2つの考え方を合わせて薬の効果をみていくのがPK/PD理論というわけです。
とはいっても、薬の効果には個人差がすごくありますよね。当然、性別や人種によっても変化するので、実際の臨床に応用するのは実はかなり難しいのが現状です。
しかし、抗菌薬の分野ではこのPK/PD理論が実際に使われているのです。今回は、その抗菌薬をテーマにPK/PD理論を整理できればと思います。
抗菌薬を2つのグループに分ける!
さて、様々な作用機序をもつ抗菌薬が存在するわけですが、大きく2つのグループに分けて考えることができます。
その2つとは、「時間依存性」と「濃度依存性」のグループです。
これらを簡単に表現すると、
・時間依存性
⇒一定の濃度(血中濃度)以上を保つことで抗菌効果が発揮される抗菌薬
⇒一度に大量に投与しても効果がでない!
・濃度依存性
⇒一度だけ高濃度で作用させると十分な効果が発揮される抗菌薬
⇒投与回数を増やして、少しずつ投与してしまうと効果がでない!
という感じになります。
具体的な薬については、下記のように分けられます。
◆時間依存性抗菌作用
⇒ペニシリン系、セファロスポリン系、カルバペネム系、クリンダマイシン、アジスロマイシン、クラリスロマイシン、テトラサイクリン、バンコマイシン
◆濃度依存性抗菌作用
⇒フルオロキノロン系、アミノグリコシド系
分かりやすいイメージ
※あくまで個人的なイメージですが、役立つかもしれない考え方として・・・
・細胞膜(菌の外側)に作用する抗菌薬 : 「時間依存性」
・DNAやタンパク合成(菌の内側)に作用する抗菌薬 : 「濃度依存性」または「PAE」をもつ
このようにはっきりと記載しているものはないですが、あくまでイメージとしてです。
一度でもDNA複製やタンパク合成そのものを抑えれば、細菌に大きなダメージを与えられる。
⇒濃度依存性・長時間のPAEあり
※PAEは後ほど説明します!
逆に、一部の酵素や細胞壁そのものへの作用であれば、もう一度それらを再生すれば生き残ることができる。
⇒長時間作用させなければ効果がない
⇒時間依存性・短時間のPAE
どうでしょう?それなりには納得できるでしょうか^^特に根拠はないので、ここは参考程度でお願いします!
実用的にはこれだけでも使えますが、せっかくなのでもう少し詳細にみていきましょう!
「時間依存型」と「濃度依存型」の詳細
ここからは、いくつかの用語を知っておく必要があるので、はじめに紹介しておきます。
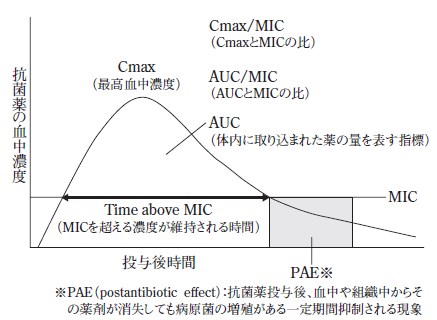
・Cmax
薬剤投与後の最高血中濃度(ピーク血中濃度ともいう)。
・AUC(area under the curve;血中濃度曲線下面積)
血中濃度曲線の下の部分の面積。
詳しく知りたい方はこちらへ(AUCとは?)!
・MIC(minimum inhibitory concentration:最小発育阻止濃度)
抗菌薬が細菌の発育を阻止するための最低の濃度。MICが低いということは、少量で殺菌できる=有効性の高い抗菌薬
・Time above MIC
血中濃度がMICを超えている時間。
・PAE(Post-Antibiotic Effect:持続効果)
抗菌薬がMIC以上の濃度で細菌に接触したあとに、血中濃度がMIC 以下あるいは消失しても持続してみられる細菌の増殖抑制効果。
⇒一度抗菌薬を作用させると、しばらくその効果が続くものがある!
図に示すとこのようになります。
(http://www.jpwa.or.jp)
これらのパラメータを使うと具体的な抗菌薬の投与設計をイメージできるようになります。
先に分けた2つのグループに、PAEという効果も加えることで最終的に大きく3つのグループに分けられます。
①時間依存性抗菌作用+短いPAE
ペニシリン系、セファロスポリン系、カルバペネム系、クリンダマイシン
⇒MIC以上の濃度を保つ必要がある。
⇒Time above MICが指標になる
⇒いかに長時間薬剤を暴露するか?が治療目標になる!
②時間依存性抗菌作用+長いPAE
アジスロマイシン、クラリスロマイシン、テトラサイクリン、バンコマイシン
⇒時間依存性の作用であるが、PAE効果がある
⇒単純なTime above MICで評価せず、循環した薬物量を示すAUCを用いてAUC/MICを指標になる
⇒薬剤の体内循環量をしっかりと確保することが治療目標になる!
③濃度依存性抗菌薬 + 長いPAE
フルオロキノロン系、アミノグリコシド系
⇒一回の投与量を増やしてCmaxを高めることで効果発揮!
⇒Cmax/MICを指標にする。一般にCmaxとAUCは比例するのでAUC/MICを使用することもある。
⇒高いピーク濃度を達成させることが治療目標になる!
例えば、これらの理論を活かした製剤としては、次のようなものがあります。
◆ニューキノロン系
ガレノキサシン(ジェニナック錠)
モキシフロキサシン(アベロックス錠)
レボフロキサシン(クラビット錠、細粒)
⇒1日1回の服用
◆マクロライド系
アジスロマイシン(ジスロマックSR成人用ドライシロップ)
⇒2g(力価)の1回飲みきり
なんとなくイメージできたでしょうか?
個々の患者におけるより精密な投与デザインは病院内のTDMで行われています。
実際に抗菌薬を使用するときには、薬物動態学の知識や血中濃度に依存する副作用の発現頻度などの周辺知識も必要になります。
とりあえず今回の内容としては、PK/PD理論からみた抗菌薬の違いをなんとなく理解してもらえばいいかなと思います。
最後までお読みいただき、ありがとうございました!