今回のテーマは「副鼻腔炎」です。
治療患者も多く対応することも多い疾患ですが、薬物治療そのものはシンプルですので確認しておきましょう。
ポイントは、副鼻腔炎の治療に特徴的な抗菌薬使用と薬物間相互作用ですね。
ではどうぞ!
目次
副鼻腔炎ってどんな病気?
副鼻腔炎は毎年1000万人~1500万人が罹患するともいわれ、非常にありふれた疾患である。
顔面の骨には、大きく分けて4つの空洞があるが、そこにある粘膜に炎症を起こし、鼻閉・膿性・粘性鼻汁(鼻づまりと膿)が生じる。
かぜのウイルスや細菌の感染で発生するが、アレルギーや虫歯などの合併症によって炎症が繰り返されると、いわゆる蓄膿症(慢性副鼻腔炎)に移行する。
基本的には、薬物治療を行うが、場合によっては鼻茸(はなたけ:ポリープのようなもの)がひどい場合には摘出手術を行うことがある。
原因と症状
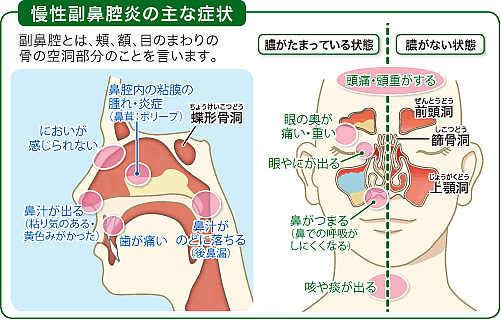
鼻の穴のことを鼻腔といい、顔の骨には鼻腔を取り囲むように左右対称の4つ骨の空洞(上顎洞、篩骨洞、前頭洞、蝶形骨洞)があり、これらの空洞を副鼻腔という。
画像で確認を!↓(https://www.matsunami-hsp.or.jp/より引用)
なぜ骨に囲まれた副鼻腔にウイルスや菌が入り込んでしまうのか?
それは、鼻腔と小さな穴(自然口)でつながっているから。かぜのウイルスが穴を通して入り込むと副鼻腔の粘膜に炎症が起きて、簡単に穴が塞がってしまう。
そこに膿などがたまって、鼻水、鼻づまりとなって症状が現れる。この状態で放っておくと、かぜが治った後も副鼻腔の粘膜で炎症が繰り返される。
すると、次第に粘膜が厚く硬くなっていき、鼻腔の粘膜にコブ(鼻茸)ができたり、他の合併症や症状を引き起こす原因になる。
例えば次のようなものがある。
・鼻水が喉に流れ込むことで(後鼻漏)、喉の痛みや咳、痰、胃腸障害が生じる。
・慢性的な鼻水で鼻の上にある嗅覚に関わる神経が障害され、においを感じなくなる。
・副鼻腔は、「額の裏」「両目の間」「目の奥」「頬の裏」にあるため、各所で炎症を起こすことで、頭痛や頬の痛み、目の奥や下の痛み、歯痛、発熱などが生じる。
予後は?
まず前提として副鼻腔炎によって、命にかかわることはない。
ただし放置すれば慢性化し、鼻茸のようなコブができて鼻づまりや呼吸への影響が生じてQOLの低下が起こる。悪化した場合には、薬物治療のみでの改善は難しいため、外科的な摘出を行うこともある。
また、鼻茸の約3割の患者は気管支喘息であるともいわれ、喘息の原因となっている可能性もあるため注意したい。
鼻の癌の約8割は上顎洞にみられ、この場所に慢性的な炎症を生じされる副鼻腔炎は、癌の発生に関係しているともいわれる。
いずれにしても、細菌では抗菌薬の治療で改善することも多いため、早めの治療開始が鍵となる。
ちなみに一昔前はおそろしい治療が行われていたとか。。。
20~30年前は歯茎を切ってほっぺの骨をノミで削って鼻腔にたまった膿や粘膜を取り出すという手術が一般的で、手術後に顔面が腫れたりしびれたりと、辛い思い出を持った方が多くいらっしゃいます。しかし現在は内視鏡による手術が主流となっており、骨を大きく削ったり、粘膜を根こそぎ切り取ることはありません。
薬物治療のツボ
副鼻腔炎に対する抗菌薬の使用法は、少し特殊なので注意したい。
種類としては、ペニシリン、セフェム、ニューキノロン、マクロライドなどが主に使用される。(というか、ほとんどか^^)
最近は、クラビット(ニューキノロン)などの使用率が多くなっており、耐性菌の問題もある。このあたりは医師の考え方もあり、如何ともしがたいところがあるが、とりあえず飲みきりに関しては徹底したい。
殺菌目的で抗菌薬を使うのは、症状が出始めたとき(急性期)や、かぜなどで慢性副鼻腔炎の症状が悪化したときに使用されるなどである。
殺菌目的でない抗菌薬の使用
これが、副鼻腔炎に特徴的な治療で、マクロライド療法とよばれている。
詳しくは過去の記事を参照してほしいが、14員環マクロライド(主にクラリスロマイシン)を通常量の半量以下で継続する方法である。
参考記事:副鼻腔炎にマクロライドを長期に使用する?
一部のマクロライドにみられる抗炎症作用を応用して、3か月を超える長期服用をしてもらい副鼻腔炎の治療を行う。
マクロライド療法のポイント
①常用量の半量を原則として約3か月を目安に投与する。
②自覚症状(これを重視が原則)、鼻腔内所見、X線写真において十分な効果が認められた時点で投与を中止する。
③再投与でも前回と同様の効果がある
④他の治療(局所療法(ネブライザーなど)、手術療法)との併用で効果が高まる
⑤重要例では最初の数週間は常用量を投与し、その後半量投与を開始する
⑥急性期には増量するか、他の強力な抗菌薬に変更する
一般的な感覚として、「抗菌薬をこんなに長く飲んで大丈夫なの?」という質問を受けることも少なくない。
耐性菌的にはいろいろと問題です・・・。と言いたい気持ちは必死におさえて、一般的な治療であることを説明して安心してもらう必要がある。
実際、マクロライドを長期に服用して体調に異常がでたという人はほとんどみかけない。しかし、マクロライドの注意といえば・・・そう!ソーゴ作用だ。後ほどチェックしていく。
排膿促進薬
ムコダイン(カルボシステイン)、ノイチーム(リゾチーム塩酸塩)、エンピナースーP(プロナーゼ)などがよく使われる。
抗菌薬に追加して、副鼻腔にたまった膿やネバネバした鼻水を分解してサラサラにしたり、副鼻腔の粘膜に生えている線毛の働きをよくして、鼻水の排泄を促す目的で使用する。
また、間接的に鼻の粘膜を正常にする効果もある。参考:去痰薬の効果について
同時併用に注意する
キノロン系、テトラサイクリン系
金属イオン含有製剤・・・錯体を形成して吸収が低下する。2時間以上空けて服用するように指示する。
セフジニル(セフゾン)
鉄剤・・・腸内で鉄と錯体(キレート)を形成して吸収が90%低下(ほとんど意味ない!)。服用時間を3時間空けても血中濃度が36%低下する。つまり、これらの併用はかなりきびしいため、セフェム系にこだわるのなら、フロモックスなどへの変更が必要。
アルミニウム、マグネシウム含有制酸剤・・・セフジニルが吸着される(血中濃度40%低下)。服用間隔は2時間以上空ける。
エンピナース・Pやペクタイトなどの腸溶性剤
制酸剤や牛乳・・・腸溶性が損なわれ、胃内で崩壊・酸分解され効果減弱の可能性がある。原則として、これらの同時摂取は避け、間隔は1時間以上あける。
抗菌薬とワーファリン
抗菌薬はビタミンK腸内細菌を殺傷し、ビタミンK依存の凝固系を抑え、ワーファリンの効果を増強する。
また、14員環マクロライドは肝臓でのワーファリン代謝も抑えるため効果がさらに増強する可能性あり。
ジギタリス製剤の中毒
腸内細菌によりジゴキシンの一部が「不活性化」されているため、抗菌薬により腸内細菌が減少すると、ジゴキシンの血中濃度が上昇し、中毒症状を誘発することがある。
マクロライドではP糖蛋白阻害によるジゴキシン排泄抑制も関与する。
経口避妊薬の無効化
マイナーな情報かもしれないが、人によっては一大事。抗菌薬(特にキノロン、ペニシリン、テトラサイクリン)と経口避妊薬の併用により生じる。
腸内細菌叢の乱れにより経口避妊薬の腸管循環での消化管からの再吸収が低下し、作用が減弱する。
マクロライドの相互作用
抗菌薬の相互作用は、腸内細菌叢の破壊により起こるもの、薬物代謝酵素(CYP)、P糖蛋白質の阻害によって起こるものがある。
それぞれのメカニズムを抑えることで、丸暗記ではなく相互作用を予測することも可能になるため、併用薬の代謝・排泄機構と合わせて考えていきたい。
エルゴタミン含有製剤の中毒(禁忌)
ジヒデルゴット、クリアミンなど。マクロライドのCYP3A4阻害作用により、血中濃度が上昇し、麦角中毒が起こることがある。(四肢のしびれ感,ピリピリ感及び痛みなどの四肢虚血の徴候に注意する。)
シプロキサンとテルネリン(禁忌)
シプロフロキサシンのCYP1A2阻害により、チザニジンの血中濃度が10倍になると報告がある。薬効の増強により低血圧などが出現する。
CYP3A4を介した相互作用(注意)
テオフィリン、ワルファリン、ジソピラミド、Ca拮抗薬などCYP3A4で代謝される薬剤については、程度の差はあれマクロライドにより効果が増強することがあるため注意したい。
必ず臨床上問題になるというわけではないが、体調変化については一言説明があった方が安心。
P糖蛋白質を介した相互作用(注意)
CYPがあまりにもメジャーなため、あまりピンとこないかもしれないが、薬物動態におけるP糖蛋白質の役割が大きいことが最近分かってきている。
P糖蛋白質の基質となるジゴキシン、フェキソフェナジン(アレグラ®)、コルヒチン、シンバスタチン(リポバス®)、アトルバスタチン(リピトール®)などは、薬効が増強する可能性がるた注意したい。
特にジゴキシンに関しては中毒の発現に注意。今後もこの分野については随時解明がすすんでいくはず。
キノロンの相互作用
CYP1A2を介した相互作用(注意)
キノロンによる阻害作用により、CYP1A2により代謝される薬剤の効果が増強する可能性がある。テオフィリン、チザニジン、オランザピン(ジプレキサ®)、ゾルミトリプタン(ゾーミック®)などは特に注意したい。
CYP3A4を介した相互作用(注意)
キノロンのうちノルフロキサシン、シプロフロキサシンはCYP3A4の阻害作用もあるため注意する。例えば、シクロスポリン(ネローラル®他)、グリベンクラミド(ダオニール®他)、ジアゼパムなどに注意する。
副作用に注意する
アレルギー(発疹)
これはどんな薬でも起こりうる共通の副作用である。抗菌薬については、同系統でのアレルギー歴がある場合には医師に連絡して、中止・変更なりの対応が必要になる。
排膿促進剤であるリゾチームは卵白アレルギーには使えないから注意する。
抗菌薬による下痢・口腔内の異常
腸内の細菌叢を壊すことにより下痢が起こることがある。また、口内においても同様に、細菌やカビの増殖により違和感を感じたり、白くなったり異常を感じることがある。
実際の頻度としては、多くはない印象だが可能性として知っておくとよい。
妊娠・授乳の有無の確認
添付文書を参考にしても、どれも「よい」とは書かれていない。結果、使用できる薬がなくなってしまうため個別の対応が必要。
抗菌薬に関しては、添付文書上で「禁忌」扱いになっていることが多いが、個人的に調べたなかでは臨床上問題になることはないと考えられる。
参考URL:妊娠と薬
また、ムコダイン(カルボシステイン)やアンブロキソール(ムコソルバン)などに関しても通常量における継続は問題ないだろう。
まとめ
副鼻腔炎の治療は、基本的には「抗菌薬」+「排膿促進薬」で行われます。軽度であれば、治療を開始してすぐに自覚症状が消失する場合もあります。
一方で、何ヵ月も改善せずに放置されているケースが問題となっています。本来は、外科的な治療が必要な場合にも、マクロライド療法に頼って放置している場合もあるようです。
そういった意味で、定期的にマクロライド療法の効果評価が必要になります。自覚症状や検査の結果など確認できるとよいでしょう。
薬物療法に関しては、抗菌薬を長期で使用することになるため、持病の薬や新規で追加になった薬などとの相互作用に十分に注意したいところです。
また、患者にとって抗菌薬を長期に服用することに不安や疑問を感じることも少なくありません。そのあたりの心理的なフォローも行いアドヒアランスを維持していくことも大切です。
それでは、以上になります。
最後までお読みいただきありがとうございました。では、また!